- آیا زخم روده سرطان است؟
- زخم روده و سرطان
- آیا هر زخمی نشانهای از سرطان است؟
- زخم روده چیست؟
- شایعترین زخمهای روده و علل آنها:
- سرطان دستگاه گوارش چیست؟
- آیا زخم روده همیشه به معنای سرطان است؟
- ارتباط بین زخم روده و سرطان: چه زمانی باید نگران بود؟
- تفاوتهای کلیدی بین زخم خوشخیم و زخم سرطانی
- روش های تشخیص زخم روده از سرطان
- درمان زخم روده و پیشگیری از عوارض
- چه زمانی مراجعه به پزشک ضروری است؟
- کاهش خطر زخم روده و سرطان
- نتیجهگیری
- سوالات متداول
آیا زخم روده سرطان است؟
آیا زخم روده سرطان است؟ خیر، زخم روده بهتنهایی به معنای سرطان نیست، اما در برخی موارد ممکن است نشانهای از یک بیماری زمینهای جدیتر مانند بیماری التهابی روده (IBD) یا حتی سرطان روده باشد. زخمهای مکرر، مقاوم به درمان یا همراه با علائمی مانند خون در مدفوع، کاهش وزن غیرقابل توجیه یا تغییرات پایدار در عادات رودهای نیاز به بررسی دقیق توسط پزشک دارند. تشخیص دقیق معمولاً با کولونوسکوپی و نمونهبرداری از بافت انجام میشود تا ماهیت زخم مشخص گردد.
زخم روده و سرطان
زخم روده بهطور کلی میتواند در اثر بیماریهای التهابی مانند کولیت اولسراتیو یا کرون ایجاد شود، اما در برخی موارد زخمهای مزمن و درماننشده ممکن است خطر ابتلا به سرطان روده را افزایش دهند. بهویژه در افرادی که سالها به بیماری التهابی روده مبتلا هستند، احتمال بروز تغییرات سلولی پیشسرطانی وجود دارد. به همین دلیل، نظارت منظم با کولونوسکوپی و بررسیهای تخصصی برای این بیماران ضروری است تا در صورت وجود خطر، اقدامات پیشگیرانه یا درمانی بهموقع انجام شود.
دکتر احسان کرباسی، متخصص درمان سرطان.
برای مشاوره و رزرو نوبت همین حالا با شماره 02188627420تماس بگیرید.
آیا هر زخمی نشانهای از سرطان است؟
خیر، هر زخمی لزوماً نشانهای از سرطان نیست. بسیاری از زخمها به دلایل غیرسرطانی مانند عفونتها، التهاب، ضربه یا اختلالات گوارشی به وجود میآیند و با درمان مناسب بهبود مییابند. با این حال، زخمهایی که مزمن، مقاوم به درمان یا همراه با علائم هشداردهندهای مانند خونریزی، کاهش وزن غیرقابل توجیه یا درد مداوم هستند، باید توسط پزشک بررسی شوند. تشخیص دقیق تنها با انجام آزمایشها و بررسیهای تخصصی امکانپذیر است و نباید بدون ارزیابی پزشکی نتیجهگیری شود.
زخم روده چیست؟
زخم روده (Intestinal Ulcer) به معنای ایجاد یک جراحت یا آسیب باز در پوشش داخلی (مخاط) هر قسمتی از دستگاه گوارش، از جمله مری، معده، دوازدهه (ابتدای روده باریک)، روده باریک یا روده بزرگ (کولون و رکتوم) است. این زخم زمانی ایجاد میشود که لایه محافظ مخاطی آسیب دیده و اسید معده یا سایر مواد محرک با لایههای زیرین تماس پیدا میکنند.
شایعترین زخمهای روده و علل آنها:
-
زخمهای پپتیک (Peptic Ulcers):
- زخم معده (Gastric Ulcer): در پوشش داخلی معده.
- زخم دوازدهه (Duodenal Ulcer): در قسمت ابتدایی روده باریک (دوازدهه).
- علل اصلی:
- عفونت با باکتری هلیکوباکتر پیلوری (H. pylori): این باکتری میتواند لایه مخاطی محافظ معده را تخریب کرده و باعث التهاب و زخم شود.
- مصرف طولانیمدت داروهای ضدالتهابی غیراستروئیدی (NSAIDs): مانند ایبوپروفن، ناپروکسن، آسپرین. این داروها میتوانند تولید موادی که از مخاط معده محافظت میکنند را کاهش دهند.
- سایر علل نادرتر: سندرم زولینگر-الیسون (تولید بیش از حد اسید معده)، استرس شدید جسمی (پس از جراحیهای بزرگ یا سوختگیها)، پرتودرمانی. پرتودرمانی یکی از اصلیترین روشهای درمان سرطان است. انتخاب یک مرکز پرتو درمانی معتبر و مجهز، اولین و مهمترین گام در این مسیر است.
-
زخمها در روده باریک و بزرگ:
- بیماری التهابی روده (Inflammatory Bowel Disease – IBD):
- بیماری کرون (Crohn’s Disease): میتواند هر قسمتی از دستگاه گوارش را از دهان تا مقعد درگیر کرده و باعث التهاب و زخمهای عمیق شود.
- کولیت اولسروز (Ulcerative Colitis): عمدتاً روده بزرگ (کولون و رکتوم) را درگیر کرده و باعث التهاب و زخمهای سطحی در مخاط میشود.
- عفونتها: برخی عفونتهای باکتریایی (مانند سالمونلا، شیگلا، کمپیلوباکتر، سل روده)، ویروسی (مانند سیتومگالوویروس در افراد با نقص ایمنی) یا انگلی میتوانند باعث ایجاد زخم در روده شوند.
- ایسکمی روده (Reduced Blood Flow): کاهش جریان خون به روده (معمولاً در افراد مسن یا با بیماریهای عروقی) میتواند منجر به آسیب بافتی و زخم شود.
- داروها: علاوه بر NSAIDها، برخی داروهای دیگر نیز ممکن است باعث زخم روده شوند.
- پرتودرمانی به ناحیه شکم یا لگن.
- بیماری التهابی روده (Inflammatory Bowel Disease – IBD):
- درد شکم (اغلب سوزشی، مبهم یا تیز، که ممکن است با غذا خوردن بهتر یا بدتر شود).
- نفخ و احساس پری.
- تهوع و استفراغ.
- کاهش اشتها و کاهش وزن ناخواسته.
- علائم خونریزی:
- مدفوع سیاه و قیری شکل (ملنا) – نشانه خونریزی از دستگاه گوارش فوقانی.
- وجود خون قرمز روشن در مدفوع یا استفراغ خونی – نشانه خونریزی فعالتر.
- کمخونی ناشی از فقر آهن (به دلیل خونریزی مزمن و خفیف) که با خستگی و ضعف همراه است.
سرطان دستگاه گوارش چیست؟
سرطان دستگاه گوارش به رشد کنترلنشده سلولهای غیرطبیعی در هر قسمتی از این دستگاه (مری، معده، روده باریک، روده بزرگ، رکتوم، کبد، پانکراس، کیسه صفرا) اطلاق میشود. این سلولهای سرطانی میتوانند به بافتهای اطراف تهاجم کرده و یا از طریق خون و لنف به سایر نقاط بدن گسترش یابند (متاستاز).
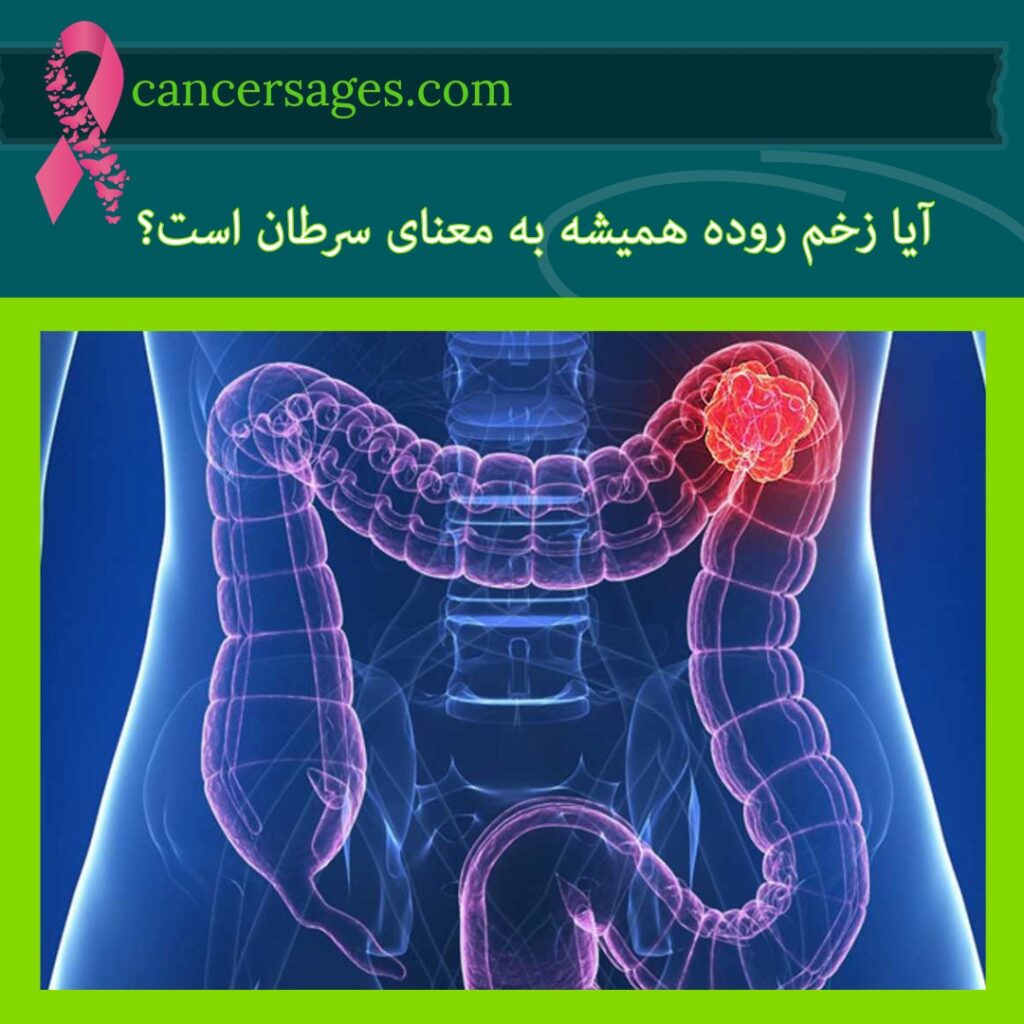
آیا زخم روده همیشه به معنای سرطان است؟
خیر، زخم روده در اکثر قریب به اتفاق موارد به معنای سرطان نیست. بیشتر زخمهای گوارشی، به ویژه زخمهای پپتیک، خوشخیم هستند و دلایلی غیر از سرطان دارند (همانطور که در بالا ذکر شد). زخم یک آسیب یا شکاف در پوشش داخلی است، در حالی که سرطان رشد بیرویه و تهاجمی سلولهای غیرطبیعی است.
ارتباط بین زخم روده و سرطان: چه زمانی باید نگران بود؟
اگرچه اکثر زخمها سرطانی نیستند، اما ارتباط بین این دو میتواند از چند جنبه مورد بررسی قرار گیرد:
سرطانهایی که میتوانند به شکل زخم ظاهر شوند:
- گاهی اوقات، یک تومور سرطانی در معده یا روده میتواند دچار زخم یا خونریزی شود. در این حالت، زخم یک نشانه یا تظاهر از سرطان زمینهای است، نه اینکه یک زخم خوشخیم به سرطان تبدیل شده باشد. این نوع زخمها اغلب ظاهری نامنظم، لبههای برجسته و بستر نکروتیک (بافت مرده) دارند.
زخمهایی که در صورت عدم درمان یا در شرایط خاص، خطر سرطان را در درازمدت افزایش میدهند:
- عفونت مزمن هلیکوباکتر پیلوری: این باکتری عامل اصلی زخمهای پپتیک و گاستریت مزمن (التهاب معده) است. عفونت طولانیمدت با H. pylori، به ویژه انواع خاصی از آن، میتواند منجر به التهاب مزمن آتروفیک معده، متاپلازی رودهای و در نهایت دیسپلازی (تغییرات پیشسرطانی) و آدنوکارسینوم معده (شایعترین نوع سرطان معده) شود. بنابراین، ریشهکنی H. pylori در افراد مبتلا برای کاهش خطر سرطان معده بسیار مهم است.
- بیماری التهابی روده (IBD):
- کولیت اولسروز: افرادی که برای مدت طولانی (معمولاً بیش از ۸-۱۰ سال) به کولیت اولسروز گسترده مبتلا هستند، خطر بیشتری برای ابتلا به سرطان روده بزرگ (کولورکتال) دارند. التهاب مزمن و آسیب مداوم به مخاط روده، زمینه را برای تغییرات دیسپلاستیک و سرطانی فراهم میکند.
- بیماری کرون: خطر سرطان روده بزرگ در بیماران کرون نیز افزایش مییابد، اگرچه این خطر ممکن است کمی کمتر از کولیت اولسروز باشد. همچنین خطر سرطان روده باریک (نادر) نیز در این بیماران بیشتر است.
- زخمهای مزمن و مقاوم به درمان: هر زخمی در معده که با درمانهای استاندارد طی چند هفته تا چند ماه بهبود نیابد، باید به طور جدی از نظر احتمال بدخیمی بررسی شود.
- برخی پولیپهای روده که زخمی میشوند: پولیپها تودههایی هستند که از پوشش داخلی روده رشد میکنند. برخی انواع پولیپها (مانند پولیپهای آدنوماتوز) پیشسرطانی هستند و اگر زخمی شوند، ممکن است با زخم اشتباه گرفته شوند، اما پتانسیل سرطانی شدن دارند.
تفاوتهای کلیدی بین زخم خوشخیم و زخم سرطانی
اگرچه تشخیص قطعی فقط با بیوپسی امکانپذیر است، اما پزشک متخصص گوارش در حین آندوسکوپی به برخی ویژگیهای ظاهری زخم توجه میکند که میتوانند شک برانگیز باشند:
- زخم خوشخیم: معمولاً لبههای منظم و صاف، چینهای مخاطی که به سمت مرکز زخم همگرا میشوند، و بستر تمیز دارد.
- زخم سرطانی (یا زخم ناشی از تومور): ممکن است لبههای نامنظم، برجسته، سخت و شکننده، چینهای مخاطی قطع شده یا نامنظم در اطراف زخم، و بستر نامنظم یا نکروتیک داشته باشد. همچنین ممکن است تودهای در کنار یا زیر زخم وجود داشته باشد.
روش های تشخیص زخم روده از سرطان
- شرح حال و معاینه فیزیکی: پزشک در مورد علائم، سابقه پزشکی، داروهای مصرفی و سابقه خانوادگی سوال خواهد کرد.
- آندوسکوپی (Endoscopy):
- آندوسکوپی فوقانی (EGD یا گاستروسکوپی): برای بررسی مری، معده و دوازدهه.
- کولونوسکوپی یا سیگموئیدوسکوپی: برای بررسی روده بزرگ و قسمت انتهایی آن.
- این روشها امکان مشاهده مستقیم مخاط، شناسایی زخم یا توده، و گرفتن بیوپسی را فراهم میکنند.
- بیوپسی و بررسی پاتولوژی: نمونههای بافتی برداشته شده زیر میکروسکوپ بررسی میشوند تا وجود سلولهای سرطانی، دیسپلازی، عفونت H. pylori یا علائم بیماری التهابی روده مشخص شود.
- آزمایش برای هلیکوباکتر پیلوری: از طریق تست تنفسی اوره، آزمایش آنتیژن مدفوع، یا بیوپسی معده.
- آزمایشهای تصویربرداری:
- سیتیاسکن (CT scan) یا امآرآی (MRI): معمولاً برای بررسی میزان گسترش سرطان (مرحلهبندی) در صورت تشخیص، یا برای بررسی عوارض زخم مانند سوراخ شدن، استفاده میشوند.
- عکسبرداری با بلع باریم یا تنقیه باریم: امروزه کمتر استفاده میشود و آندوسکوپی روش ارجح است.
- آزمایش خون: برای بررسی کمخونی، مارکرهای التهابی یا برخی تومور مارکرها (که البته برای تشخیص اولیه سرطان اختصاصی نیستند).
درمان زخم روده و پیشگیری از عوارض
درمان زخم روده بستگی به علت زمینهای آن دارد:
- زخمهای ناشی از H. pylori: درمان با ترکیبی از آنتیبیوتیکها و داروهای کاهنده اسید معده (مانند مهارکنندههای پمپ پروتون – PPIs).
- زخمهای ناشی از NSAIDs: قطع یا کاهش دوز NSAID، و مصرف داروهای کاهنده اسید برای کمک به ترمیم زخم.
- زخمهای ناشی از بیماری التهابی روده (IBD): درمان با داروهای ضدالتهابی، سرکوبکنندههای سیستم ایمنی و یا داروهای بیولوژیک برای کنترل التهاب.
- سایر موارد: درمان علت زمینهای و داروهای محافظ مخاط.
مهم است که دوره درمان کامل شود و پیگیریهای لازم با پزشک انجام شود تا از بهبود کامل زخم و جلوگیری از عود یا عوارض آن (مانند خونریزی، سوراخ شدن، یا در موارد خاص افزایش خطر سرطان) اطمینان حاصل شود.
چه زمانی مراجعه به پزشک ضروری است؟
در صورت مشاهده هر یک از علائم زیر، حتماً و بدون تأخیر به پزشک مراجعه کنید:
- درد شکمی مداوم یا شدید که با درمانهای معمول بهبود نمییابد.
- کاهش وزن بدون دلیل.
- مشکل در بلع یا احساس گیر کردن غذا.
- استفراغ مکرر، به خصوص استفراغ خونی یا حاوی مواد تیره شبیه تفاله قهوه.
- مدفوع سیاه و قیری شکل یا وجود خون در مدفوع.
- احساس خستگی و ضعف شدید که میتواند نشانه کمخونی باشد.
- تغییرات اخیر و مداوم در عادات اجابت مزاج.
- سابقه خانوادگی قوی سرطانهای گوارشی.
کاهش خطر زخم روده و سرطان
- رژیم غذایی سالم: مصرف میوهها، سبزیجات و فیبر کافی؛ محدود کردن غذاهای فرآوری شده، پرنمک و دودی.
- پرهیز از استعمال دخانیات و مصرف بیش از حد الکل.
- مصرف محتاطانه و منطقی NSAIDs: فقط در صورت نیاز و با کمترین دوز مؤثر برای کوتاهترین مدت ممکن. در صورت نیاز به مصرف طولانیمدت، با پزشک در مورد داروهای محافظ معده مشورت کنید.
- غربالگری و درمان عفونت H. pylori: در صورت وجود علائم یا در گروههای پرخطر.
- غربالگری منظم سرطان کولورکتال: با کولونوسکوپی یا سایر روشهای توصیهشده از سن ۴۵-۵۰ سالگی (یا زودتر در صورت وجود عوامل خطر).
- مدیریت مؤثر بیماری التهابی روده (IBD): با پیروی دقیق از برنامه درمانی و پیگیریهای منظم.
نتیجهگیری
در حالی که اکثر زخمهای روده سرطانی نیستند و با درمان مناسب بهبود مییابند، نباید علائم آنها را نادیده گرفت. تشخیص دقیق علت زخم، به ویژه از طریق آندوسکوپی و بیوپسی، برای رد کردن احتمال بدخیمی و انتخاب بهترین روش درمانی بسیار حیاتی است. شرایطی مانند عفونت مزمن هلیکوباکتر پیلوری و بیماری التهابی روده، اگرچه خود زخم هستند یا باعث زخم میشوند، اما در درازمدت میتوانند خطر ابتلا به سرطان را افزایش دهند و نیازمند مدیریت و پیگیری دقیق هستند. آگاهی از علائم هشداردهنده، مراجعه به موقع به پزشک، و پیروی از توصیههای درمان سرطان و پیشگیرانه، بهترین راه برای حفظ سلامت دستگاه گوارش و کاهش نگرانیهای مرتبط با سرطان است. برای اطلاعاتی تکمیلی در مورد روش های درمان سرطان در ایران کلیک کنید.
منبع: www.cancerresearchuk.org
سوالات متداول
بله، در برخی موارد زخمهای مزمن روده به دلیل التهاب طولانیمدت ممکن است به سرطان روده بزرگ تبدیل شوند. بیماریهایی مانند کولیت اولسراتیو میتوانند این خطر را افزایش دهند.
تنها با انجام آزمایشهای تشخیصی مانند کولونوسکوپی و بیوپسی میتوان به طور دقیق تشخیص داد که آیا زخم روده سرطانی است یا خیر.
خیر، بسیاری از زخمهای روده خوشخیم هستند، اما برخی از زخمهای مزمن و درماننشده میتوانند با گذر زمان به تغییرات سرطانی منجر شوند.
علائمی مانند خونریزی مقعدی، کاهش وزن ناگهانی، درد مزمن شکم و تغییر در عادات دفع ممکن است نشاندهنده خطر سرطان باشند.
بله، درمان بهموقع زخمها و کنترل بیماریهای التهابی روده میتواند خطر ابتلا به سرطان روده را کاهش دهد.

